گزارشی از شیوع تب دنگی در ایران و جهان/
ماراتن تب دنگی در جهان
1403/04/19 - 14:04 - کد خبر: 116262
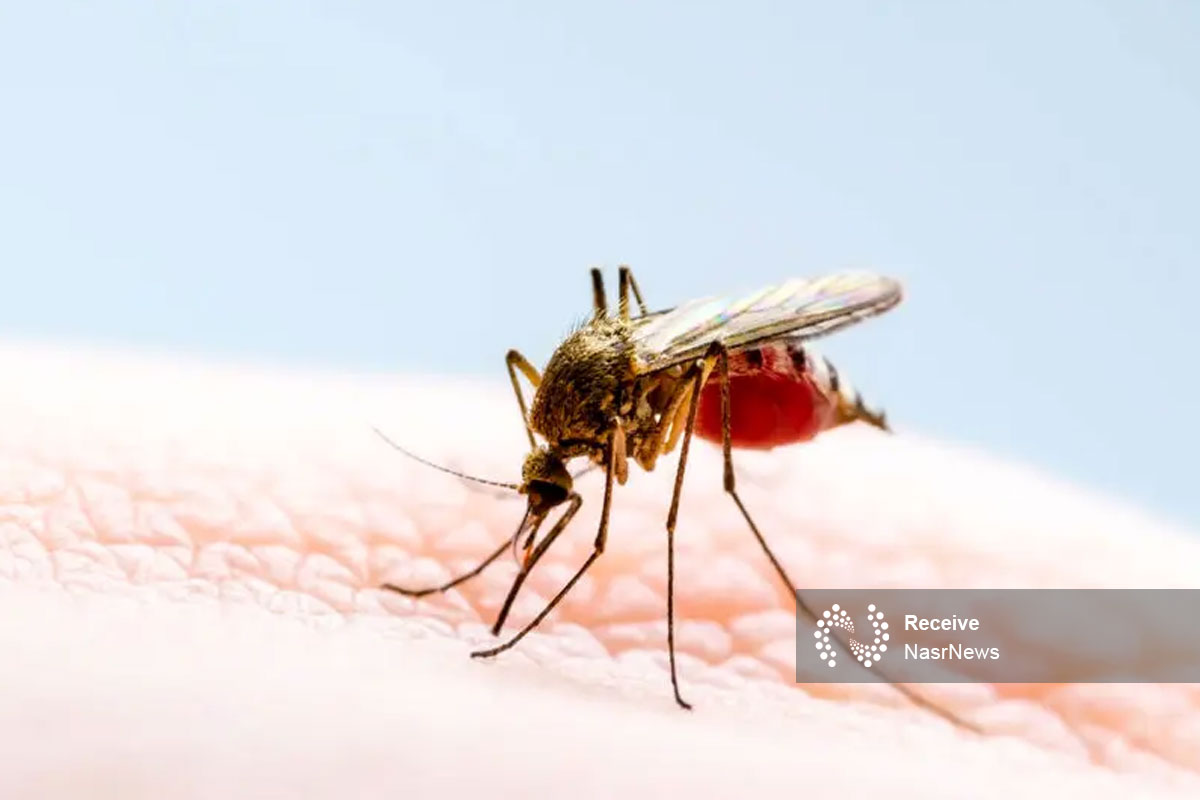
نصر: تب دنگی یک بیماری ویروسی است که از طریق گزش پشههای آلوده به ویروس دنگی به انسان منتقل میشود. علائم این بیماری معمولا تا هفت روز ادامه دارند. نکته بد ماجرا در این است که فعلا درمانی برای تب دنگی وجود ندارد.
به گزارش نصر، متخصصان درمان این بیماری را حمایتی میدانند؛ داروها، مراقبتهای پزشکی، کنترل فشار و روشهای خانگی مراقبت که فقط برای تسکین درد تجویز میشوند.این بیماری بیشتر در مناطق گرمسیری و نیمهگرمسیری دیده میشود. البته این روزها به لطف مسافرتهای بسیار و البته گردش پشه در نقاط مختلف، شیوع آن در سایر کشورها هم دیده میشود. نوع خفیف آن با تب و علائم مشابه سرماخوردگی همراه است، اما در مواردی اندک این ویروس شمایل مرگبار به خود میگیرد. بیمار ممکن است به افت فشار و خونریزی جدی مبتلا شود و در نهایت بر اثر ابتلا به این ویروس جان خود را از دست بدهد.
تب دنگی یک بیماری ویروسی است که از طریق گزش پشههای آلوده به ویروس دنگی به انسان منتقل میشود. به این بیماری تب استخوانشکن هم گفته میشود. علائم آن تب، دردهای شدید عضلانی و مفصلی، سردرد، راش پوستی و در برخی موارد حالت تهوع و استفراغ است. البته بسته به شدت بیماری، این علائم شدت و ضعف دارند. ایران هم جزء کشورهایی است که این بیماری به آن رسیده و این روزها بیش از پیش در گردش است.
تا 12 تیرماه جاری، وزارت بهداشت اعلام کرده بود تاکنون 138 نفر در کشور به این بیماری مبتلا شدهاند. بنا بر گفتههای حسین فرشیدی، معاون بهداشت وزارت بهداشت، از ۲۶ اردیبهشت تا 12 تیر، ۱۳۸ نفر به تب دنگی مبتلا شدهاند که از این تعداد فقط هفت نفر در داخل مبتلا و مابقی وارداتی هستند؛ از پاکستان چهار مورد و بنین و عمان هرکدام یک مورد و امارات نیز ۱۲۵ مورد ابتلا به کشور وارد شدهاند. تا اوایل خرداد، هیچ مورد انتقال داخلی نداشتهایم. در این بازه زمانی نیز یک نفر به دلیل ابتلا به تب دنگی فوت کرده است.
او همچنین گفته که هفت مورد ابتلای داخلی بیانگر این است که بیماری در ایران به خوبی تحت کنترل است؛ «پشه آئدس در بندر خمیر و شهرستان سیریک در استان بوشهر شناسایی شد، اما در حال حاضر پشه در این شهرها وجود ندارد. وضعیت تب دنگی در کشور امارات مساعد نیست، به نحوی که بیمارستان ایرانیان در این کشور هیچ تخت خالی ندارد».
مناطق پرخطر
پشه آئدس در مناطق گرمسیری شیوع بیشتری دارد، اما در ایران هم برخی نقاط به محل گردش این پشه بدل شده است. عبدالرضا میراولیایی، مدیر برنامه مدیریت بیماریهای منتقله از آئدس مهاجم در وزارت بهداشت، درمان و آموزش پزشکی، به ایلنا گفته است: «استان گیلان در شمال کشور تقریبا در تمامی مناطق به پشه آئدس آلوده است. همچنین استان سیستانوبلوچستان بیشتر در بخش جنوبی استان یعنی مناطقی مانند چابهار و کنارک، استان هرمزگان تقریبا در تمامی مناطق و استان بوشهر شهرستانهای کنگان و عسلویه آلوده به پشه آئدس هستند».
او گفته است: «مناطق شمالی کشور به پشه آئدس البوپیکتوس آلوده است که یک گونه از آئدس مهاجم است. مناطق جنوبی کشور به آئدس اجیپتی آلوده است که این نوع آئدس نیز آئدس مهاجم است. درواقع دو نوع آئدس مهاجم داریم؛ یعنی پشه آئدس که بومی کشور ما نیست و از جای دیگری آمده است و آئدسی که در اکثر مناطق کشور ما وجود دارد که مهاجم نیست. آئدسی است که بیماری را منتقل نکرده و نمیتواند ویروس را حمل کند و صرفا یک گزش دارد که مشکلی را برای انسان ایجاد نمیکند».
با کرونا مقایسه نکنید
وزارت بهداشت اعلام کرده است اکنون در بیش از ۱۴۰ کشور آلودگی به این بیماری وجود دارد. بااینحال نگرانیهایی درباره آن در ایران نیز هست؛ بهخصوص که این روزها هشدارهای وزارت بهداشت در رابطه با شیوع این ویروس هم زیاد شده است.
مینو محرز، متخصص بیماریهای عفونی و گرمسیری، به «شرق» میگوید: «این بیماری سالهاست که در کشورهای آسیای جنوب شرقی بوده است. بیمارهایی داشتیم که به مالزی یا دوبی سفر کرده و آنجا مبتلا شده بودند. وقتی پشه به کشور وارد شد و وقتی ویروسی وجود داشته باشد، طبیعتا انتقال پیدا میکند. به هر حال این بیماری در بسیاری از کشورها دارد گسترش پیدا میکند و به ایران محدود نیست. حتی مواردی در فرانسه و استرالیا هم گزارش شده است».
او در توضیحات بیشتری بیان میکند: «مالاریا پشهای است که به نسبت سایر پشهها شبها در گردش است و شب با توجه به وجود توری و حضور کمتر افراد در فضای باز قابل کنترل است. اما پشه آئدس در روز هم گزش ایجاد میکند و ممکن است با توری قابل کنترل نباشد؛ چون در فضای آزاد هم در طول روز وجود دارد. بنابراین هم پشه و هم ویروس آن در ایران رو به افزایش است. طبیعتا در این شرایط، بیماری شیوع پیدا میکند».
محرز معتقد است: «بسیاری از افراد به صورت خفیف مبتلا میشوند. علائمی ازجمله تب، درد کره چشم و... دارند؛ مشابه سرماخوردگی. اما بعضی با انواع خونریزی شدید از همهجا و اختلالات خونی مواجهاند که میتواند با مرگومیر برای آنها همراه باشد. بنابراین اغلب موارد ابتلا خفیف است، اما در مواردی هم به مرگ منجر میشود».
این متخصص میگوید متأسفانه این ویروس به ایران وارد شده و مردم هم کار خیلی خاصی نمیتوانند بکنند؛ «در خانهها وجود توری برای جلوگیری از پشه لازم است، اما کسانی که در بیرون از خانه هستند، کار زیادی نمیتوانند بکنند. به هر حال حتما توصیههای وزارت بهداشت را جدی بگیرند و انجام دهند».
محرز درباره درمان این بیماری توضیح میدهد: «این ویروس هنوز درمانی ندارد. یکی از کمپانیهای آمریکایی بهتازگی دارویی تولید کرده، اما هنوز آزمایشش را کامل پس نداده و درمان عمومی ندارد. واکسن این بیماری هم برای کسانی مفید است که قبلا یک بار به این بیماری به صورت خفیف مبتلا شدهاند».
به گفته او، شیوع این بیماری در بزرگسالان نسبت به کودکان بیشتر است: «افراد بزرگسال بیشتر مبتلا میشوند؛ چون آنها بیشتر در معرض محیط باز هستند و بیرون میروند و در معرض گزش پشه قرار دارند. اما امکان ابتلای کودکان هم وجود دارد».
او با اشاره به وضعیت شیوع کرونا در ایران و چالشهایی که در زمان پاندمی کرونا در کشور داشتیم، درباره وضعیت فعلی نظام درمانی کشور میگوید: «کادر درمان کم شده است و بسیاری مهاجرت کردهاند. کسانی که همچنان مشغول هستند نیز خسته شدهاند. بااینحال، میدانیم که این بیماری مانند کرونا به پاندمی تبدیل نمیشود و طبیعتا کادر درمان هم مانند زمان کرونا درگیر نخواهند شد».
اغلب متخصصان مقایسه این بیماری عفونی با کرونا را نادرست میدانند. حسین فرشیدی، معاون بهداشت وزارت بهداشت نیز در این زمینه گفته است: «کرونا بیماری ناشناختهای بود که برای نخستین بار بشر با آن مواجه شد. این در حالی است که تب دنگی بیماری شناختهشدهای در دنیاست».
چه زمانی به ایران وارد شد؟
به گفته وزارت بهداشت، سابقه ورود پشه آئدس به ایران به سال 98 بازمیگردد. فرشیدی گفته است در سال ۹۸ در شهرستان بندرلنگه استان هرمزگان پشه آئدس برای اولین شناسایی شد و اقدامات برای جلوگیری از گسترش زیستبوم این پشه در کشور از همان زمان آغاز شد. به گفته او از سال ۹۸ تا ۲۶ اردیبهشت امسال با وجود تستهای مختلف، هیچ بیماری فعالی که از داخل کشور مبتلا به بیماری شده باشد، در ایران وجود نداشت. اما از ۲۶ اردیبهشت امسال برخی بیماری را از امارات به ایران سوغات میآورند و طی چند هفته تعدادی بیمار مبتلا به تب دنگی در تعدادی از استانهای جنوبی شناسایی میشود.
فرشیدی میگوید پشههای آلوده در استانهای بوشهر، هرمزگان و سیستانوبلوچستان بهویژه چابهار شناسایی شدهاند. البته در استانهای همجوار مانند فارس، خوزستان و کرمان هم احتمال وجود پشه آلوده وجود دارد و اگرچه بیماران آلودهای شناسایی شده ولی تاکنون پشه آلوده در این سه استان وجود نداشته است. به گفته او انسان، پشه و ویروس سه رکن مهم برای انتقال تب دنگی است. بنابراین در مناطقی که بیمار مبتلا به تب دنگی وجود دارد ولی پشه آلوده نیست، نگرانی برای انتقال بیماری وجود ندارد.
انتقال فردی به فرد نیست
پیام طبرسی، متخصص عفونی و فلوشیپ بیماریهای عفونی و رئیس بخش عفونی بیمارستان مسیح دانشوری نیز از دیگر کسانی است که سفر به کشورهای اطراف را عاملی برای ابتلا به این بیماری میداند. او در توضیحاتی به «شرق» میگوید: «در ایران این ویروس در کسانی مشاهده شده که سابقه مسافرت به کشورهای حاشیه خلیج فارس را داشتهاند. درواقع بعد از سیل دوبی فعالیت پشهها بیشتر شد و شیوع بیماری گستردهتر شد. البته انتقالات داخلی هم در کشور بوده است. مثلا در استانهای جنوبی بهخصوص استانهای حاشیه خلیج فارس و در استانهای شمالی بهخصوص گیلان مواردی گزارش شده است».
او درباره اینکه این بیماری در چه شرایطی ممکن است به مرگ منجر شود؟ میگوید: «این بیماری ویروسی است و در 95 درصد موارد مانند سایر بیماریهای ویروسی با بروز علائمی مانند تب و لرز و سردرد و بدندرد بهتر میشود. اما در پنج درصد موارد ممکن است علائم شدید شود. به آن نشت عروقی میگوییم. در این افراد ممکن است بیماری با افت گلبولهای سفید و پلاکت به سمت بیماریهای خونریزیدهنده حرکت کند و به مرگومیر افراد منجر شود».
طبرسی معتقد است این بیماری اکنون واکسن و درمانی ندارد: «درمان این بیماری حمایتی است. در بیمارستان فشار افراد تحت کنترل است و اینکه دچار آسیب عروقی نشوند و مواردی از این قبیل. اما چون امکان انتقال این ویروس وجود دارد، راه جلوگیری از آن مبارزه با پشه آئدس است که باعث انتقال این بیماری میشود. کسانی که قصد سفر به مناطق شیوع این بیماری را دارند، باید دقتهای لازم را داشته باشند. از پشهبند و موادی که باعث دفع پشه میشود، استفاده کنند تا از انتقال بیماری جلوگیری شود».
به عقیده این متخصص بیماریهای عفونی باید دید سیر این بیماری در ایران چطور خواهد بود؛ کنترل میشود یا شاهد افزایش موارد بیماری خواهیم بود. بهویژه اینکه با از سر گذراندن روزهای سیاه شیوع کرونا، گردش بیماریهای عفونی و ویروسی در جامعه با نگرانیهای زیادی همراه است. طبرسی دراینباره میگوید:
«این ویروس شبیه به کرونا نیست و عامل انتقال آن پشه است. اگر با این پشه مبارزه شود، بیماری کنترل خواهد شد. مانند کرونا نیست که راه انتقال آن فرد به فرد باشد و همه ویروس را از همدیگر بگیرند. بیماریهای منتقل میان انسان و حیوان به هر حال وجود دارد».
او ادامه میدهد: «گاهی بیماری از طریق پشه منتقل میشود، تب کریمه کنگو از طریق دام به انسان منتقل میشود و... . روش انتقال این بیماریها به کرونا که پاندمی بود فرق میکند. بنابراین مردم اگر به مناطقی که بیماری شایع است سفر میکنند، از حضور در نقاطی که پشهها فعالیت دارند، مانند مناطق جنگلی خودداری کنند. حتما از پشهبند استفاده کنند، لباسهای بلند بپوشند، از پمادهای ضد پشه روی بدن استفاده کنند، بهویژه برای بچهها».
معاون وزیر بهداشت هم بهسازی محیطی را مهمترین اقدام برای پیشگیری از تخمریزی و رشد پشه آئدس میداند: «پشه آئدس در آب حتی به مقدار اندک میتواند تخمریزی و زاد و ولد کند. بنابراین بهسازی محیط و جمعآوری آبهای راکد ازجمله اقدامهای پیشگیرانه است. این نوع پشه جذب رنگ سیاه میشود، لاستیکهای مستعمل رهاشده که محل تجمع آب است، میتواند بهعنوان محلی برای تخمریزی و شیوع پشه آئدس عمل کند».
افرادی که بیشتر در معرض خطرند
چنانکه گفته شد، انتقال تب دنگی از طریق پشه آئدس صورت میگیرد و خوشبختانه راه انتقال این بیماری به صورت فرد به فرد و از یک شخص به شخص دیگر منتفی است. حمیدرضا قربانزاده، معاون بهداشت دانشگاه علوم پزشکی مشهد هم بر این نکته تأکید میکند و به ایسنا گفته است علائم این بیماری که بیشتر در کشورهای حاشیه خلیج فارس و همسایگان شرقی مشاهده شده، شامل سردرد، کمردرد و پشتدرد، تب معمولا شدید و در برخی موارد خارش و جوش در قسمتهای مختلف بدن است. تب دنگی بهعنوان «تب استخوانشکن» نیز شناخته میشود، چراکه به دلیل درد شدید حاصل از آن بیمار تصور میکند استخوانهایش در حال شکستن است.
او توضیح داده است که میزان آزمایشهای حشرهشناسی در دانشگاه علوم پزشکی مشهد از سال گذشته چند برابر شده است، نظارتها و کنترلهای بهداشتی لازم درباره کالاهای وارداتی هم انجام میشود و تاکنون پشه آئدس مهاجم ناقل در محدوده استان شناسایی نشده است. سه بیمار مشکوک به تب دنگی در مشهد شناسایی شدند که هر سه نفر آنها سابقه سفر به مناطق آلوده در سایر کشورها را داشتند، تا به این لحظه یک بیمار با حال عمومی خوب از بیمارستان مرخص شده و تحت مراقبت و پیگیری است و منتظر پاسخ آزمایش دو نفر دیگر هستیم.
او توصیهای هم به مبتلایان کرده است: «به افرادی که مبتلا به تب دنگی شدهاند، توصیه میکنیم که تا زمان بهبود بیماری در جمعهای شلوغ حاضر نشوند، گرچه این بیماری از انسان به انسان قابل انتقال نیست، اما بهتر است که توصیهها و نکات بهداشتی بیانشده در راستای بهبودی هرچه سریعتر خود این افراد رعایت شود».
براساس گزارش معاونت بهداشت وزارت بهداشت، درمان و آموزش پزشکی استراحت کافی، مصرف مایعات فراوان برای مبتلایان به این بیماری ضروری بوده و استفاده از داروهای مسکن مانند استامینوفن، برای تسکین درد از مصرف داروهایی مانند ایبوپروفن، آسپرین، ژلوفن، نوافن، دیکلوفناک، ناپروکسن، مفنامیک اسید خودداری شود.
چراکه این داروها برای این بیماری، باعث خونریزی میشود. برای پیشگیری از انتقال بیماری به پشه و سپس به دیگران، باید از گزش بیماران از طریق پشهها جلوگیری شود و بیماران حتما در پشهبند استراحت کنند.
همچنین اعلام شده است افرادی که قبلا یک بار به تب دنگی مبتلا شدهاند (واکنش شدید سیستم ایمنی)، مبتلایان دارای نقص سیستم ایمنی، بانوان باردار و کودکان زیر یک سال به تب دنگی شدیدتری مبتلا میشوند. افراد شاغل در آپاراتیها و لاستیکفروشها، کادر بهداشت و درمان، ملوانان، کارکنان فرودگاه و بنادر، کارتنخوابها و افراد بیسرپناه که در فضای باز استراحت میکنند و ساکنان و مسافران مناطق دارای پشه آلوده، بیشتر در معرض گزش پشه آئدس و ابتلا به بیماری تب دنگی هستند.
ابلاغ سند ملی مقابله با پشه آئدس
با توجه به شرایط موجود و احتمال شیوع بیشتر بیماری تب دنگی، چند روز پیش، کارگروه (کمیته) دائمی پدافند غیرعامل کشور به ریاست رئیس ستاد کل نیروهای مسلح بهعنوان بالاترین مرجع تصمیمگیری در حوزه پدافند غیرعامل کشور دستورالعمل عملیاتی واپایش تهدیدات ناشی از ناقل مهاجم زیستی (پشه آئدس) طرح ملی مقابله با ناقلان مهاجم زیستی را ابلاغ کرد.
به استناد تبصره ۱ قانون تشکیل سازمان پدافند غیرعامل کشور و ماده ۸ اساسنامه این سازمان و در راستای تحقق اصل ۲۹ قانون اساسی جمهوری اسلامی ایران، پیشنهاد وزارت بهداشت، درمان و آموزش پزشکی درباره تهدیدات ناشی از ناقل مهاجم زیستی، کارگروه (کمیته) دائمی پدافند غیرعامل کشور بررسی شد و به تصویب رسید.
براساساین دستورالعمل عملیاتی واپایش تهدیدات ناشی از ناقل مهاجم زیستی (پشه آئدس) یا به عبارتی طرح ملی مقابله با ناقلان مهاجم زیستی با امضای سرلشکر محمد باقری، رئیس ستاد کل نیروهای مسلح، به دستگاههای ذیربط ازجمله وزارتخانههای بهداشت، جهاد کشاورزی، کشور و دفاع ابلاغ شده است.
در دستورالعمل عملیاتی واپایش تهدیدات ناشی از پشه آئدس بر سازماندهی و بسیج ظرفیتهای ملی و استانی برای مدیریت و کاهش خطر تهدیدات ناشی از ناقل مهاجم زیستی و مقابله با گسترش آن و واپایش پیامدهای بهداشتی و پیشگیری از بیماریهای منتقله با آن تأکید شده است.
براساساین دستگاهای مرتبط با این موضوع باید ضمن سازماندهی، مدیریت، هدایت و راهبری و تقسیم کار ظرفیتهای کشوری و استانی، اقدام به رصد و پایش، مراقبت، شناسایی، تشخیص و هشدار تهدیدات ناشی از ناقل مهاجم زیستی کنند و آمادگیهای بهداشتی، پیشگیرانه و درمانی را ارتقا دهند.
پاسخ سریع بهداشتی و درمانی به تهدید ناقل مهاجم زیستی، ارتقای آمادگیهای زیرساختی و عملیاتی پدافند زیستی، ارتقای قابلیت برگشتپذیری سریع به حالت قبل از حادثه، آموزش عمومی و فرهنگسازی و تقویت فرهنگ بهداشتی در برابر تهدیدات زیستی و هدایت و راهبری عملیات پاکسازی و بهسازی و رفع آلودگی محیطی در برابر تهدیدات از دیگر وظایفی است که در این دستورالعمل به آن اشاره شده است.
در ماده 8 این دستورالعمل، اقداماتی که از طریق آن میتوان با پشه آئدس مقابله کرد و وظایف دستگاههای مدنظر ذکر شده است. ازجمله:
تشکیل قرارگاه پدافند زیستی در سطوح ملی، استانی، شهرستانی و دستگاهی برای رصد و پایش همه اقدامات (مرحله آمادگی، واپایش و مقابله) با شرکت همه دستگاههای مرتبط و دارای نقش در این دستورالعمل
رصد و پایش و تشخیص و شناسایی و هشدار و تعیین وضعیت (از طرف وزارت بهداشت)
رصد و پایش دائمی آخرین وضعیت ناقلان و بیماریها در سطوح شهری، استانی، منطقهای و ملی (مناطق همهگیری)
مراقبت حشرهشناسی نوبهای (معمول) و تشدیدیافته با تلهگذاری و مراقبت لاروی و پشه بالغ در مبادی ورودی
ارزیابی کیفیت و اثربخشی عملیات حذف ناقل مهاجم زیستی (آئدس مهاجم)
بررسی مداوم پشه ناقل از لحاظ آلودگی به ویروس، انجام نمونهگیری انسانی و نظام مراقبت سندرمیک بیماری
تعیین وضعیت آلودگی بیماری و مقابله بهداشتی (سفید ـ زرد ـ نارنجی ـ قرمز)
غربالگری و تعاقب بیماری و بیمار و ناقل در محدودههای شهری و استانی و ملی.
همچنین در این سند ضمن تأکید بر بهداشت محیطی، همه دستگاهها موظف به رعایت شیوهنامههای ابلاغی وزارت بهداشت در این موضوع شدهاند. مثلا:
بهسازی و پاکسازی مناطق پرخطر از آبهای راکد و اقلام اسقاطی و انبارهای ضایعاتی
رفع آلودگی مناطق آلوده و عملیات سمپاشی فضایی (مهپاشی) در شعاع ۵۰۰متری و لاروکشی
بهرهگیری از ظرفیتهای فناورانه (پرتوهای هستهای) و فناوریهای مدرن برای خنثی و عقیمسازی ناقلان
رفع آلودگی تجهیزات خودرو و محیط با استفاده از ظرفیتهای آتشنشانیها و یگانهای جنگ نوین نیروهای مسلح
در این سند برای سازمان هواشناسی هم وظایفی تعیین شده است. اینکه این سازمان باید نسبت به برنامههای رصد و پایش تحولات جوی و اقلیمی در محدوده و چارچوب پیشبینی پیشدستانه هوایی و جابهجایی احتمالی ناقل بیماریزای زیستی اقدام و به صورت نوبهای روزانه به قرارگاه پدافند زیستی کشور و استان گزارش ارائه کند.
همچنین موظف است نسبت به بررسی و صدور گزارش هشدارهای هواشناسی درباره تغییرات دمایی، جوی و هوایی در چارچوب اثرگذاری بر انتقال و جابهجایی، رشد و تکثیر یا نابودی ناقل بیماریزا با همکاری وزارت بهداشت و درمان اقدام و هماهنگی با قرارگاه پدافند زیستی اقدام کند.
جالب اینکه معاون بهداشت وزارت بهداشت هم در این زمینه تأکید کرده است که سهم وزارت بهداشت برای مبارزه با پشه آئدس حدود ۲۰ درصد است و تمام ارگانها و سازمانها باید وزارت بهداشت را در این زمینه یاری کنند.
زنگ خطر برای بیماران حساس
در بیماری تب دنگی هم مانند دیگر بیماریها، گروههای حساس بیش از دیگران در معرض ابتلا به این بیماری قرار دارند. چنانکه رئیس مرکز مدیریت بیماریهای واگیر وزارت بهداشت هم بر این موضوع تأکید کرده است.
شهنام عرشی دراینباره گفته است: احتمال بیماری تب دنگی در افرادی که به مناطق آلوده سفر کردهاند، بیشتر است. علائمی مانند تب و خونریزی از لثه و استخواندرد در این افراد اهمیت دارد. هر فرد ممکن است بر اثر نیش پشه آلوده به این بیماری دچار شود، اما افرادی که در گروههای حساس هستند، ازجمله بیماران زمینهای و ضعف سیستم ایمنی و بیماران قلبی حساستر هستند و باید بیشتر از آنها مراقبت شود.
به گفته او نوبت اول ابتلا به این بیماری خفیفتر است، اما در موارد ابتلای مجدد بیماری مهلکتری ایجاد میکند که خطر جانی دارد. خطر مرگ بر اثر تب دنگی در افراد مبتلا یک درصد است، البته در صورت ابتلا، سرعت تحت درمان بودن و رسیدگی به بیمار از پیشرفت بیماری جلوگیری میکند.
سازمان جهانی بهداشت چه میگوید؟
سازمان جهانی بهداشت هم تب بالا، سردرد، بدندرد، حالت تهوع و بثورات پوستی را از مهمترین علائم این بیماری میداند و اعلام کرده است که با اجتناب از نیش پشه بهویژه در طول روز میتوانید خطر ابتلا به دنگی را کاهش دهید. به گفته سازمان جهانی بهداشت بیشتر افراد مبتلا به دنگی علائم خفیف یا حتی بدون علائم هستند و در عرض یک تا دو هفته بهبود مییابند. بهندرت، تب دنگی میتواند شدید باشد و منجر به مرگ شود.
اگر علائم ظاهر شوند، معمولا چهار تا 10 روز پس از عفونت شروع میشوند و دو تا هفت روز طول میکشند. علائم ممکن است شامل موارد زیر باشد:
تب بالا (40 درجه سانتیگراد)، سردرد شدید، درد پشت چشم، دردهای عضلانی و مفاصل، حالت تهوع، استفراغ، تورم غدد و کهیر. افرادی که برای بار دوم آلوده میشوند بیشتر در معرض خطر تب دنگی شدید قرار دارند.
علائم شدید دنگی اغلب پس از رفتن تب ظاهر میشود:
درد شدید شکم، استفراغ مداوم، تنفس سریع و پیدرپی، خونریزی لثه یا بینی، خستگی، بیقراری، خون در استفراغ یا مدفوع، تشنگی زیاد، پوست رنگپریده و سرد، احساس ضعف.
افراد مبتلا به این علائم شدید باید فورا تحت مراقبت قرار گیرند. پس از بهبودی، افرادی که دنگی داشتهاند ممکن است برای چند هفته احساس خستگی کنند.
نمای جهانی دنگی
WHO میگوید که بروز دنگی در دهههای اخیر به طور چشمگیری در سراسر جهان افزایش یافته است، به طوری که موارد گزارششده به WHO از 505 هزار و 430 مورد در سال 2000 به 5.2 میلیون مورد در سال 2019 افزایش یافته است. ضمن اینکه تعداد موارد دنگی کمتر گزارش شده و بسیاری از موارد نیز به عنوان سایر بیماریهای تبدار به اشتباه تشخیص داده میشوند.
بیشترین تعداد موارد دنگی در سال 2023 ثبت شده است. WHO بیش از 80 کشور را در تمام مناطق بررسی کرده است. از ابتدای سال 2023 انتقال مداوم، همراه با افزایش غیرمنتظره موارد دنگی، منجر به بالاترین رقم تاریخی بیش از 6.5 میلیون مورد و بیش از هفت هزارو 300 مرگ مرتبط با تب دنگی گزارش شده است.
WHO گفته است که عوامل متعددی با افزایش خطر گسترش اپیدمی دنگی مرتبط هستند: تغییر توزیع ناقلان (عمدتا پشههای Aedes aegypti و Aedes albopictus)، بهویژه در کشورهایی که قبلا دنگی نداشتهاند. پیامدهای پدیده النینو در سال 2023 و تغییرات آب و هوایی که منجر به افزایش دما و بارندگی و رطوبت بالا میشود. سیستمهای بهداشتی شکننده در بحبوحه همهگیری COVID-19؛ و بیثباتیهای سیاسی و مالی در کشورهایی که با بحرانهای انسانی پیچیده و جابهجایی جمعیت زیاد روبهرو هستند نیز میتوانند متغیرهای دیگری در این زمینه باشند.
یک تخمین مدلسازی نشان میدهد 390 میلیون عفونت ویروس دنگی در سال اعلام میشوند که 96 میلیون آن به صورت بالینی ظاهر میشود. مطالعه دیگری درباره شیوع دنگی تخمین میزند که 3.9 میلیارد نفر در معرض خطر ابتلا به ویروس دنگی هستند.
این بیماری در حال حاضر در بیش از 100 کشور در مناطق WHO آفریقا، قاره آمریکا، مدیترانه شرقی، آسیای جنوب شرقی و غرب اقیانوس آرام وجود دارد. قاره آمریکا، آسیای جنوب شرقی و مناطق غربی اقیانوس آرام به شدت آسیب دیدهاند و آسیا حدود 70 درصد از بار بیماریهای جهانی را تشکیل میدهد. گفته میشود که دنگی در حال گسترش به مناطق جدید در اروپا، مدیترانه شرقی و آمریکای جنوبی است.
چنانکه گفته شد بیشترین تعداد موارد دنگی گزارششده در سال 2023 بود. منطقه سازمان جهانی بهداشت در قاره آمریکا 4.5 میلیون مورد، با دوهزارو 300 مرگ را گزارش کرده است. همچنین تعداد بالایی از ابتلا در آسیا گزارش شده است: بنگلادش 321 هزار مورد، مالزی 111 هزار و 400 مورد، تایلند 150 هزار مورد و ویتنام 369 هزار مورد.
دنگی در اروپا
یورونیوز نیز بهتازگی در گزارشی نوشته است که موارد دنگی در سال گذشته در اتحادیه اروپا تقریبا دو برابر شد، زیرا تغییرات آب و هوایی شرایط مطلوبتری را برای ناقلان ایجاد میکند. براساس این گزارش طبق آخرین آمار رسمی، تغییرات آب و هوایی به افزایش شیوع بیماریهای منتقله از طریق پشه در اروپا منجر شده است.
مرکز پیشگیری و کنترل بیماریهای اروپا (ECDC) گفته است که سال گذشته 130 مورد محلی تب دنگی در اتحادیه اروپا ثبت شد که این میزان در سال 2022، 71 مورد بوده است. گفته میشود گونههای پشه مهاجم در 13 کشور اتحادیه اروپا یافت شده است.
این وضعیت در حالی است که در دهه 2010 تا 2021، تنها 71 مورد در کل اتحادیه اروپا گزارش شده است.
به گفته یورونیوز سیلزدگی فرودگاهها و گسترش امواج گرما از بزرگترین چالشهایی هستند که گردشگران باید با آنها دست و پنجه نرم کنند. پشهها ممکن است که یک مزاحم کوچک به نظر برسند، اما این حشرات آزاردهنده از جمله موانع تقویتشده بهواسطه تغییرات آب و هوایی برای سپریکردن تعطیلاتی ایمن و مفرح در ایام تابستان به حساب میآیند.
پشههای ببری که ناقل بیماری تب دنگی هستند، در حال حاضر در ۱۳ کشور اروپایی یعنی اتریش، بلغارستان، کرواسی، فرانسه، آلمان، یونان، مجارستان، ایتالیا، مالت، پرتغال، رومانی، اسلوونی و اسپانیا گسترش یافتهاند. کشورهایی که بسیاری از محبوبترین مقاصد گردشگری قاره اروپا را در خود جای دادهاند.
بیبیسی هم در گزارشی نوشته که پشه آئدس ایجپتی که در کنار بیمارهای مختلف، ناقل تب زرد هم هست، در قبرس ساکن شده است. متخصصان میگویند امکان دارد به نقاط دیگر اروپا هم گسترش پیدا کند و در این صورت شرایط نگرانکنندهای پیش خواهد آمد زیرا این نوع پشه به نیشزدن انسانها علاقه دارد و میتواند بیماریهای مختلفی را منتقل کند.
موارد شیوع گروهی و ناگهانی آن در سالهای اخیر افزایش داشته است. سال گذشته هشت مورد شیوع عفونت در فرانسه، چهار مورد در ایتالیا و دو مورد در اسپانیا گزارش شده است. بیشتر مواردی که در اروپا دیده شدهاند، از خارج قاره وارد شدهاند و همین نشان میدهد آمدوشدهای بینالمللی مردم و همینطور تجارت در گسترش این بیماریها مؤثر است، بهطوریکه سال گذشته موارد واردشده این بیماری تا پنج هزار مورد افزایش داشت.
قدمت 200ساله
مؤسسه ملی آلرژی و بیماریهای عفونی آمریکا (NIAID) گفته است که کارشناسان بهداشت بیش از 200 سال است که از تب دنگی اطلاع دارند. براساس گزارش این مرکز، تا 400 میلیون نفر به تب دنگی مبتلا میشوند، تقریبا 100 میلیون نفر در اثر عفونت بیمار میشوند و 21 هزار نفر بر اثر دنگی شدید جان خود را از دست میدهند. تقریبا نیمی از جمعیت جهان در مناطقی زندگی میکنند که در معرض خطر ابتلا به دنگی قرار دارند. دنگی اغلب یکی از علل اصلی بیماری در مناطق پرخطر است.
با به رسمیت شناختن تهدید سلامت عمومی ناشی از تب دنگی، مؤسسه ملی آلرژی و بیماریهای عفونی آمریکا پروژه تحقیقاتی زیادی از جمله مطالعات روی تب خونریزیدهنده دنگی و سندرم شوک دنگی را که شدیدترین اشکال این بیماری است، کلید زده است. اولویتهای تحقیقاتی NIAID شامل برنامههای پیشگیری مؤثر مبتنی بر جامعه، بهبود نظارت بینالمللی مبتنی بر آزمایشگاه، آزمایشها و درمانهای تشخیصی سریع، توسعه و آزمایشهای بالینی برای واکسنهای دنگی است.
مرکز کنترل و پیشگیری از بیماری یا CDC که یکی از آژانسهای ایالات متحده آمریکاست هم گزارش داده است که براساس اعلام سازمان جهانی بهداشت (WHO)، تب دنگی در حال حاضر در بیش از 100 کشور بومی در حال شیوع است. بهطوریکه حدود 3.6 میلیارد نفر یا 40 درصد از جمعیت جهان در مناطق بومی دنگی زندگی میکنند.
براساس مطالعات مربوط به بیماری تب حاد که روی مسافران آمریکایی که از جنوب مرکزی و جنوب شرقی آسیا، آمریکای جنوبی، مکزیک و کارائیب بازمیگردند، انجام شده است، علت اصلی این بیماری تب دنگی است. دلیل آن هم افزایش سفرهای بینالمللی و محبوبیت مناطق بومی دنگی به عنوان مقصد سفر است. در نتیجه، بستریهای مرتبط با تب دنگی در ایالات متحده در حال افزایش است.
سال گذشته سازمان جهانی بهداشت (WHO) هشدار داده بود که گرمشدن کره زمین که با میانگین دمای بالاتر، بارندگی و دورههای طولانیتر خشکسالی مشخص میشود، میتواند باعث رکورد تعداد عفونتهای دنگی در سراسر جهان شود. این سازمان تخمین زده بود که هر سال حدود 100 تا 400 میلیون مورد از این بیماری گزارش میشود؛ «این اساسا یک تخمین است و تنها منطقه آمریکا حدود 2.8 میلیون مورد و 101 هزار و 280 مرگ را گزارش کرده است».
روشهای پیشگیری
براساس اعلام سازمان جهانی بهداشت، پیشگیری از تب دنگی در درجه اول شامل کنترل جمعیت پشه و اجتناب از نیش پشه است. پنج راه مؤثر برای جلوگیری از تب دنگی هم معرفی شده است:
از بین بردن مکانهای پرورش پشه: پشههایی که حامل ویروس دنگی هستند در آبهای راکد رشد میکنند. به طور مرتب محیط اطراف خود را بررسی کنید و هرگونه آب راکد در ظروف مانند گلدان، سطل و لاستیک را از بین ببرید. حداقل هفتهای یک بار آب گلدانها و کاسههای آب حیوانات خانگی را عوض کنید.
از دافع پشه استفاده کنید: از دافع حشرات حاوی DEET، پیکاریدین، IR3535 یا روغن اکالیپتوس لیمویی روی پوست و لباسهای در معرض دید استفاده کنید. به خصوص در هنگام سحر و غروب که پشهها بیشتر فعال هستند. دستورالعملهای محصول را به دقت دنبال کنید، بهخصوص زمانی که برای کودکان استفاده میشود.
لباسهای محافظ بپوشید: هنگام بیرونرفتن از منزل از پیراهنهای آستینبلند، شلوارهای بلند، جوراب و کفش استفاده کنید، به ویژه در مناطقی که تب دنگی شیوع دارد. این امر میزان آسیبپذیری پوست در معرض نیش پشه را کاهش میدهد.
نصب توریهای پنجره و در: اطمینان حاصل کنید که توری پنجرهها و درها بدون سوراخ یا شکاف هستند که پشهها نمیتوانند از آن وارد شوند. اگر محلهای خواب تهویه مطبوع ندارند، از پشهبند روی تختها استفاده کنید.
ترویج پاکیزگی جامعه: با همسایگان برای پاکسازی زبالهها و زبالههایی که میتوانند آب را در خود نگه دارند و پشهها را جذب کنند، مشارکت کنید. تلاشهای جامعه میتواند به طور قابل توجهی مکانهای پرورش پشه را کاهش دهد و خطر انتقال دنگی را کاهش دهد.
مرکز کنترل و پیشگیری بیماریهای اروپا هم توصیه میکند از پشهبند برای تختخواب و توری برای در و پنجرهها استفاده کنید و تا آنجا که ممکن است در اتاقهای مجهز به تهویه مطبوع اسکان پیدا کنید. باد فنهای قوی در دستگاههای خنککننده میتواند حشرات را گیج و فرودآمدن آنها را سختتر کند.
از آنجایی که پشهها در آبهای راکد تکثیر میشوند، این فرصت را به سادگی در اختیار آنها قرار ندهید. حتی مقدار کمی آب به اندازه در یک بطری برای رشد لاروها یا کرمینههای این حشرات کافی است. بنابراین تا جایی که میتوانید آبهای راکد را خالی کنید و حواستان به جمعشدن احتمالی آبهای راکد در باغچه یا بالکن محل اقامت خود باشید.
انتهای پیام/